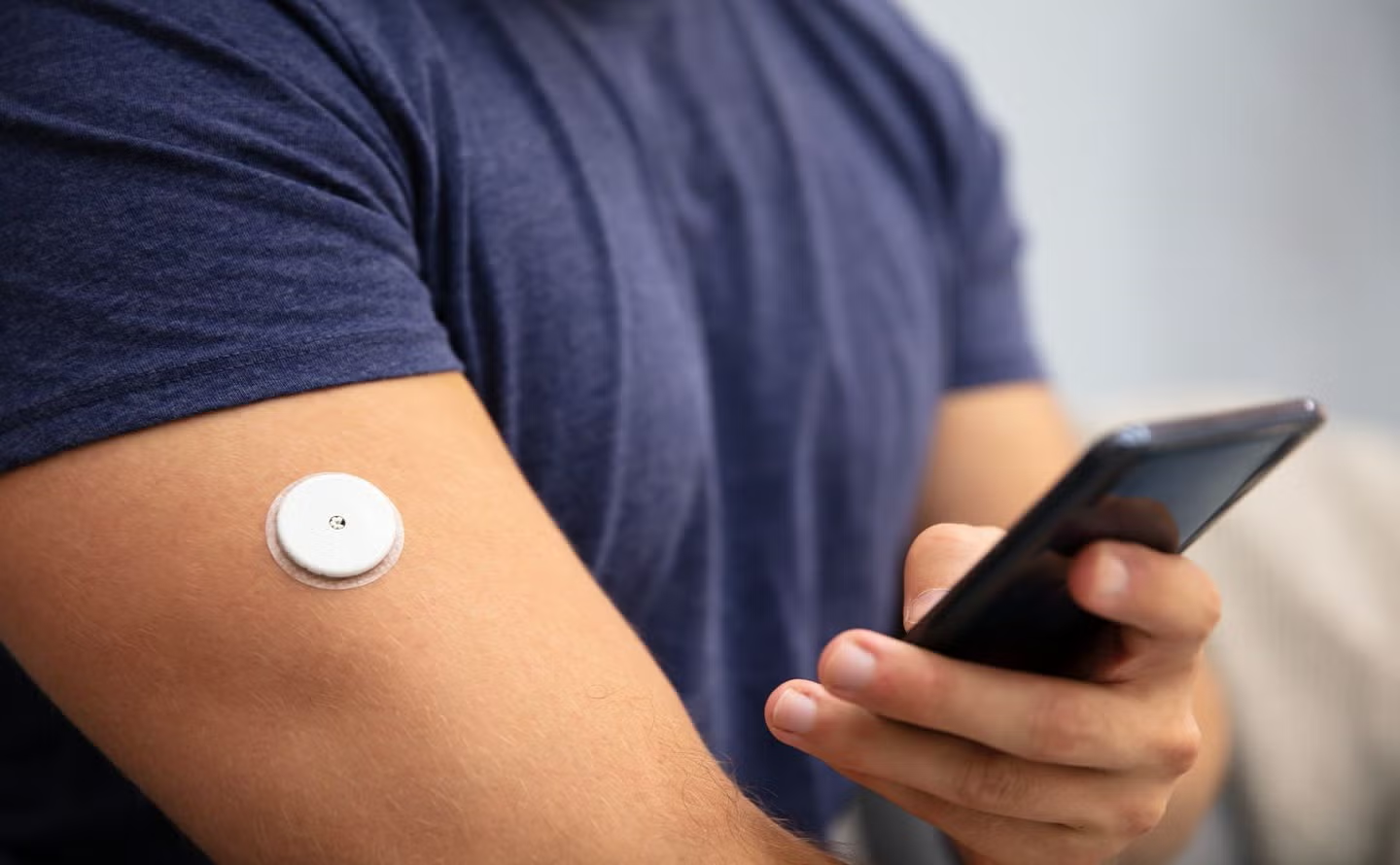
أجهزة المراقبة المستمرة للجلوكوز (Continuous Glucose Monitoring – CGM) تُعد من أهم التقنيات الحديثة في رعاية مرضى السكري، حيث توفر قراءة مستمرة لمستوى السكر في الدم على مدار الساعة، وتساعد المريض والفريق الصحي على فهم أنماط التغيرات اليومية بشكل أدق من الفحص التقليدي عبر وخز الإصبع.
التثقيف الصحي حول هذه الأجهزة أصبح ضرورة لضمان استخدامها بشكل آمن وفعّال، وتجنب الأخطاء الشائعة التي قد تؤدي إلى قراءات غير دقيقة أو قرارات علاجية خاطئة.
أهداف التثقيف الصحي:
- تمكين المريض من فهم كيفية عمل الجهاز ومكوناته.
- تدريب المريض على تركيب الحساس واستبداله بشكل آمن.
- توعية المريض بعوامل قد تؤثر على دقة القراءات (مثل الضغط على الحساس أو تناول فيتامين C بجرعات عالية).
- مساعدة المريض على تفسير الرسوم البيانية والاتجاهات (Trends) بدلًا من التركيز على الأرقام الفردية.
- دعم المريض في اتخاذ قرارات غذائية وعلاجية يومية مبنية على بيانات الجهاز.
المحاور الأساسية في التثقيف:
1. فهم آلية عمل الجهاز:
- يعتمد الجهاز على قياس الجلوكوز في السائل الخلالي وليس مباشرة في الدم.
- توجد فترة تأخير بسيطة (Lag Time) بين التغير في مستوى السكر في الدم وظهوره في القراءات.
- الأجهزة الحديثة أصبحت أكثر دقة وتقل فيها الإنذارات الخاطئة.
2. التركيب والاستخدام:
- يُشرح للمريض طريقة تركيب الحساس، موقع التركيب الموصى به، وطريقة ربط الجهاز بالتطبيق أو القارئ.
- التأكيد على نظافة الجلد وتبديل الموقع كل 10–14 يومًا حسب نوع الجهاز.
- إرشاد المريض لتسجيل الأعراض والأكل والنشاط البدني لربطها بالقراءات.
3. العوامل المؤثرة على الدقة:
- الجرعات العالية من فيتامين C أو الباراسيتامول.
- الضغط على موضع الحساس أثناء النوم.
- ضعف الاتصال بين الحساس والجهاز.
4. تفسير القراءات:
- تعليم المريض قراءة السهم (الاتجاه) وليس الرقم فقط.
- استخدام التقارير الأسبوعية مثل (AGP – Ambulatory Glucose Profile) لفهم النمط العام.
- التركيز على الوقت ضمن النطاق (Time in Range) كمؤشر للجودة العلاجية.
5. التثقيف حول التنبيهات والإنذارات:
- ضبط التنبيهات بما يتناسب مع حالة المريض (خاصة الأطفال أو كبار السن).
- شرح كيفية التعامل مع الإنذارات الكاذبة أو المتكررة.
6. المتابعة الدورية:
- تشجيع المريض على مراجعة التثقيف بعد أسبوعين من الاستخدام الأول لتصحيح الأخطاء.
- استخدام البيانات في كل زيارة طبية لتحسين الخطة العلاجية.
نصائح للمريض:
- لا تعتمد كليًا على CGM في حالات انخفاض شديد أو أعراض غير متطابقة مع القراءات، وقم بالفحص بأصبعك.
- احتفظ بسجل القراءات والتقارير لمشاركتها مع الفريق الصحي.
- راقب تغييرات البشرة حول موقع الحساس لتجنب التهيج أو الحساسية.
المراجع:
- American Diabetes Association (ADA). (2024). Standards of Care in Diabetes—2024. Diabetes Care, 47(Supplement 1): S1–S210.
- Beck, R. W., Riddlesworth, T. D., et al. (2017). Effect of Continuous Glucose Monitoring on Glycemic Control in Adults with Type 1 Diabetes. JAMA, 317(4), 371–378.
- Battelino, T., Danne, T., Bergenstal, R. M., et al. (2019). Clinical Targets for Continuous Glucose Monitoring Data Interpretation: Recommendations from the International Consensus. Diabetes Care, 42(8), 1593–1603.
- Heinemann, L., Freckmann, G. (2015). CGM versus FGM: Continuous glucose monitoring versus flash glucose monitoring. Journal of Diabetes Science and Technology, 9(5), 947–950.
- Diabetes Technology Society. (2023). Clinical Guidance on Continuous Glucose Monitoring. DTS Consensus Report.
